일 종합병원 사고보고시스템 자료를 이용한 낙상 보고 분석
Analysis of Data on Accidental Falls from the Hospital Incident Reporting in a General Hospital
Article information
Trans Abstract
Purpose
The purpose of this study was to analyze data on fall incidents based on a general hospital’s incident reporting system.
Methods
This study conducted secondary data analysis to gather statistics on fall reports, general characteristics of patients, results of falls, and improvement strategies for fall prevention using the 2017-2019 fall incidents from the incident report system.
Results
There were 693 cases reported over three years. Among the fall incidents, three hundred twenty (46.2%) were adverse events, three hundred seventy-three (53.8%) were near misses, and none were related to sentinel events. Five hundred ninety-five (85.9%) were male, with an average age of 74.08±8.99. The falling incidents happened mostly in patients' rooms (410, 59.1%). At the time of the fall, the patients were conscious and alert (607, 87.6%). As a result of the fall, three hundred sixty (51.9%) caused no harm, permanent damage, side effects, or death.
Conclusion
The study findings suggest that the fall characteristics of older patients should be considered to establish a fall-prevention strategy tailored to the institution.
Ⅰ. 서론
낙상은 급성기 병원 환경에서 가장 흔하게 보고되는 환자안전사건이며[1], 전 세계적으로 매년 37,300,000건의 낙상이 의료서비스가 필요한 손상을 동반하고, 매년 약 684,000명의 사람들이 낙상으로 인해 사망하고 있다[2]. 국내 환자안전보고학습시스템(KOrea Patient Safety reporting & learning system, KOPS) 보고에 따르면, 낙상은 전체 환자안전 사고 중 2016년 282건 50.1%, 2017년 1,835건 47.5%, 2018년 4,224건 45.7%, 2019년 5,293건 44.4%로 높은 비율을 차지하고 있다[3].
낙상 발생은 환자에게 열상, 골절, 출혈, 머리손상 등의 상해를 유발할 수 있으며 더 심각한 의학적 상태를 초래하기도 한다. 또한 낙상을 경험한 환자들은 반복 낙상에 대한 두려움으로 이동성이 저하되고 이로 인한 체력 저하까지 발생하게 된다[4]. 낙상으로 인한 환자의 다양한 손상으로 검사, 수술, 재활 등 추가적인 의료비용이 발생하게 되고, 그에 따른 재원일수의 증가 및 의료과실로 인한 의료분쟁까지도 이어질 수 있다[5].
국내 의료기관에서는 의료기관평가 인증 항목에 낙상이 필수 기준으로 평가되고 있어 낙상과 관련한 다양한 활동을 시행하고 있다. 낙상위험 평가 도구를 이용하여 고위험 환자를 분류하고 환자팔찌를 통해 직원간 공유하며, 환자 교육과 시설 환경 관리에도 노력을 기울이고 있다.
2016년 환자안전법 시행에 따라 환자 및 환자보호자, 보건의료인이 자발적으로 보고한 환자안전사고 내용을 분석하여 보건의료인과 의료기관을 학습시키고자 KOPS를 구축하여 운영하고 있다[3]. 의료기관 내에서 낙상 등의 환자안전사건이 발생하거나 발생할 가능성이 있는 사건을 발견하게 되면 발견자는 각 의료기관에서 자체 개발한 사고보고시스템을 이용하여 보고한다. 보고된 자료는 환자안전 전담 부서(Quality Improvement, QI실)에서 검토하게 되며, 환자안전사건보고서 및 전자의무기록, 관련자 면담 등을 통해 사건을 파악하고, 사건의 유형에 따라 관련자와 팀을 구성하여 근본원인분석 및 개선활동을 수행한다.
의료기관에서 효과적인 낙상 예방활동을 수행하기 위해서는 해당기관의 현재 상태를 정확하게 파악하고 계획을 수립하는 것이 중요한데[6], 국내의 경우 낙상을 포함한 환자안전사건을 대외비로 관리하고 있어 낙상보고서 분석을 통한 낙상의 실태 파악은 어려운 상황이다.
현재 낙상에 관한 대부분의 연구는 상급종합병원을 중심으로 이루어지고 있으며 종합병원은 상급종합병원에 비해 1인당 담당 환자수가 많아 근무시간이 길고 이로 인한 피로누적과 집중력 저하 등으로 낙상 예방활동이 더 낮게 나타나고 있다[7]. 이 연구기관을 이용하는 환자들의 약 80%는 국가유공자로 국가보훈처에 등록된 60세 이상의 국가유공자는 81.8%를 차지하였으며, 이 중 남성의 비율이 80.2%로 현저하게 높다[8]. 따라서 고령 노인 환자에게 기존의 낙상 예방활동을 적용하는데 한계가 있으며, 본 의료기관의 낙상 특성을 파악하기 위한 낙상사고를 분석할 필요가 있다.
이 연구의 목적은 일 종합병원의 2017~2019년 사고보고시스템 보고자료를 이용하여 내원환자의 낙상 사고 특성을 통해 낙상을 예방할 수 있는 전략을 제시하고, 고령환자의 낙상 예방활동을 위한 기초자료를 마련하는데 도움이 되고자 한다.
II. 연구방법
1. 연구설계
이 연구는 서울시 소재 일 종합병원의 사건보고시스템에 보고된 2017년, 2018년, 2019년, 2019년 낙상 보고 자료를 활용한 이차자료분석 연구이다.
2. 연구대상
이 연구는 일 종합병원의 사건보고시스템에 보고된 자료 중 낙상을 보고한 2017년(205건), 2018년(202건), 2019년(286건)의 총 693건을 분석하였다.
3. 연구도구
1) 낙상 사고 보고의 분류
환자안전사고 중 의료오류가 일어났으나 환자에게 손상이 발생하지 않은 사건을 ‘근접오류’, 위해가 발생한 사건을 ‘위해사건’, 사망이나 심각한 신체적, 심리적 손상이나 위험을 일으킨 사건을 ‘적신호사건’이라고 한다[1,2].
이 연구기관의 사고보고시스템은 적신호사건, 위해사건, 근접오류로 나눠 자율적으로 보고하게 되어있으며, 이에 따라 구성하였다.
2) 일반적 특성
이 연구에서 일반적 특성은 보고자료 중 성별, 연령, 진료과, 낙상 경험, 의식상태, 활동상태, 낙상위험사정, 사고발생장소, 발견자, 근무형태, 보고 소요시간을 포함하였다.
의식상태는 ‘명료’, ‘졸음’, ‘혼돈’, ‘반혼수’, ‘혼수’로 구분한다. 활동상태는 ‘독립적’, ‘부분적 도움필요’, ‘항상 도움필요’, ‘의존적’, ‘와상상태’로 구분하였고, 낙상위험요인은 ‘심혈관장애’, ‘보행장애’, ‘시력장애’, ‘청력장애’, ‘배변장애’, ‘배뇨장애’, ‘혼돈 또는 판단장애’, ‘불안이나 정서적 장애’, ‘낙상 발생 시점 24시간 이내 의약품 투여(이뇨제, 항고혈압제, 혈당강하제, 항경련제, 진정제, 항정신성약물)’, 보조기 유무, 보호자 유무를 포함하였다. 사고발생장소는 입원과 외래로 구분하였으며, 발견자는 ‘간호사’, ‘보호자’, ‘간병인’, ‘기타’로 구분하였고 근무형태는 ‘낮번’, ‘초번’, ‘밤번’으로 구분하였다.
이 연구기관은 적신호사건 및 위해사건의 경우 발견 직원은 사고보고시스템을 통해 24시간 이내에, 근접오류의 경우 7일 이내 환자안전사건 보고서를 제출한다. 보고자료에 적신호사건은 없었으며, 위해사건은 24시간을 기준으로, 근접오류는 7일을 기준으로 보고가 지연이 있었는지를 확인하였다.
3) 낙상 결과
낙상 결과는 위해정도, 낙상으로 인한 손상 종류, 낙상 후 조치 사항 및 보고자가 제시한 개선전략으로 구성하였다. 낙상사고의 위해정도는 ‘위해없음’, ‘치료 후 후유증 없이 회복’, ‘일시적 손상 또는 부작용’, ‘장기적인 손상 또는 부작용’, ‘영구적인 손상 또는 부작용’, ‘사망’으로 구분하였다. 손상의 종류는 ‘통증’, ‘부종’, ‘열상’, ‘찰과상’, ‘골절’, ‘두부손상’, ‘기타’로 구분하였다. 낙상 후 조치사항으로는 ‘면밀한 관찰’, ‘단순드레싱’, ‘봉합’, ‘투약’, ‘석고붕대’, ‘수술’, ‘진단적 검사’, ‘중환자실 또는 응급실로의 전동’, ‘기타’로 구분하였다.
4) 낙상 예방 전략
보고자가 제안한 낙상 예방을 위한 개선전략은 개방형 질문에 대한 답변으로 연구자가 내용을 분류하고 고위험환자 관리, 위험환경 개선, 교육으로 범주화하였다. 세부 항목은 침대난간 올리기 및 휠체어 바퀴 고정, 환자 이동 시 보조, 호출벨을 환자 가까이 두기, 배뇨관리, 주변 및 환경을 깨끗하게 하기, 조명관리, 잦은 병실 순회, 환자 곁에 물건 가까이 두기, 낙상위험사정 및 표지판 부착, 신체보호대 사용, 투약스케줄 관리, 낙상 안내문 제공을 통한 교육, 보호자 동행 및 상주 요청으로 구성하였다.
4. 자료수집 및 윤리적 고려
이 연구는 서울시 소재의 일 종합병원 환자안전 전담 부서(QI실)에 연구의 목적과 절차를 설명 후 허가를 득하고 기관생명윤리위원회의 승인번호 2021-02-031-001을 받아 수행하였다.
연구대상자 식별정보를 코드화하여 연구자 외에 접근할 수 없도록 암호화된 파일로 저장하여 관리하였다. 해당 연구의 모든 기록은 연구 종료 후 3년간 보관할 예정이며, 보관기간이 종료된 후에는 영구적으로 삭제할 예정이다.
5. 자료분석 방법
이 연구의 자료는 IBM SPSS Statistics 24.0 프로그램을 이용하였다. 일 종합병원의 낙상 현황, 낙상 환자의 일반적 특성 및 낙상 결과는 실수와 백분율, 평균과 표준편차로 분석하였으며, 낙상 예방 전략은 보고자가 제안한 내용을 분류한 후 범주화하여 실수와 백분율로 분석하였다.
Ⅲ. 연구결과
1. 낙상 현황
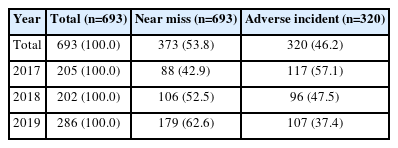
총 693건의 낙상 보고 중 근접오류는 373건(53.8%), 위해사건 320건(46.2%)였으며, 연도별 위해사건은 2017년 57.1%, 2018년 47.5%, 2019년 37.4%로 나타났다(Table 1).
2. 대상자의 일반적 특성
대상자는 남성이 595명(85.9%)로 대다수를 차지하였고, 평균 연령은 74.08±8.99세였으며, 70-79세가 380명(54.8%), 80세 이상 176명(25.5%), 60-69세 112명(16.2%), 60세 미만 25명(3.5%) 순이었다. 낙상은 주로 병동 환자에서 발생했고(667명, 96.2%), 진료과를 보면, 내과계 444명(64.1%), 외과계 243명(35.1%)이었다. 대상자의 의식 상태는 명료가 607명(87.6%)으로 가장 많았고, 독립적으로 활동하는 경우가 208명(30%)이었으며, 도움이 필요한 자가 485명(70%)이었다. 낙상위험요인은 보행장애 390명(37%), 낙상 발생 시점 24시간 이내 의약품 투여(이뇨제, 항고혈압제, 혈당강하제, 항경련제, 진정제, 항정신성약물) 249명(23.6%), 불안장애 114명(10.8%), 심혈관장애 104명(9.9%)이었다. 낙상 발견자는 간호사가 360명(51.9%)으로 가장 많았으며 보호자 196명(28.3%), 간병인 45명(6.5%), 환자 본인, 다른 환자, 타직종 직원 등 기타 발견자가 92명(13.3%)이었다. 낙상 발생은 밤번 근무시간(23:00-06:59)에 274명(39.5%)으로 가장 많았고 낮번 근무시간(07:00-14:59) 202명(29.1%), 초번 근무시간(15:00-22:59) 214명(30.9%) 이었다.
근접오류의 경우 7일 이내 보고된 대상자는 370명(99.2%)이었고, 위해사건의 경우 24시간 이내 보고된 대상자는 270명(84.4%)이었다(Table 2).
3. 낙상 결과
낙상의 위해정도에 따른 결과는 위해없음 360건(51.9%), 치료 후 후유증 없이 회복 24건(3.5%), 일시적 손상 또는 부작용 307건(44.3%), 장기적인 손상 또는 부작용 2건(0.3%)으로 나타났고, 영구적인 손상 또는 부작용 및 사망은 발생하지 않았다.
낙상 후 손상으로는 통증 187건(39.3%), 열상 72건(15.1%), 찰과상 71건(14.9%), 부종 54건(11.3%), 골절 21건(4.4%), 두부손상 19건(4%), 혈종 9건(1.9%) 등의 순이었고, 낙상 후 조치사항으로는 면밀한 관찰이 468건(52.2%)으로 가장 높았다(Table 3).
4. 낙상 예방 전략
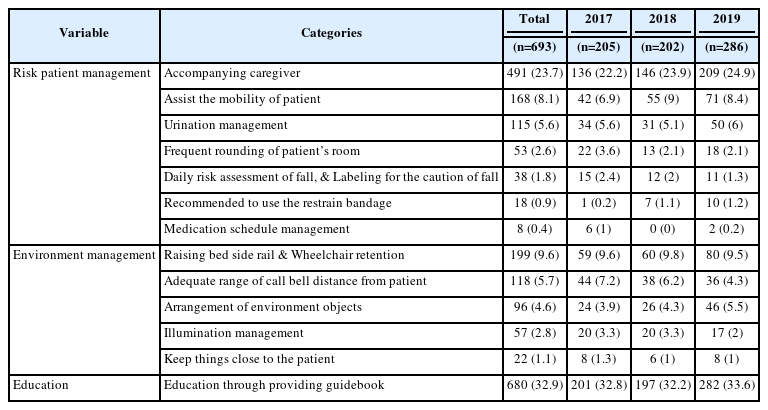
보고자가 제안한 개선전략 중 고위험환자 관리 측면에서는 보호자 동행 및 상주요청이 491건(23.7%)로 가장 많았고, 환자 이동 시 보조 168건(8.1%), 잦은 병실 순회 53건(2.6%)이었다. 위험환경 개선 측면에서는 침대난간 올리기 및 휠체어 바퀴 고정이 199건(9.6%), 호출벨을 환자 가까이 두기 118건(5.7%), 주변 및 환경을 깨끗하게 하기 96건(4.6%) 순으로 나타났으며 교육 측면에서 낙상 안내문 제공을 통한 교육 강화가 680건(32.9%)로 가장 높았다(Table 4).
Ⅳ. 고찰
이 연구는 서울시 소재 일 종합병원의 환자안전사건보고를 이용하여 내원환자의 낙상사고를 분석하고, 이를 통해 기관 내 환자안전사건 보고학습체계 개선 및 고령환자의 낙상 예방활동을 위한 기초자료를 제공하고자 시행되었다.
이 연구기관의 환자안전사건보고 규정에 따르면 근접오류의 경우 7일 이내, 위해사건 및 적신호사건의 경우 24시간 이내 QI실로 보고하게 되어있다. 연구결과, 근접오류의 경우 대부분의 직원들이 보고시한 내에 보고하고 있으나 위해사건의 경우 15%가 보고시한 내에 보고하지 못하는 것으로 나타났다. 이는 근접오류의 보고시한이 더 긴 이유도 있겠으나 위해사건의 경우 환자에게 위해가 도달된 상황이므로 발견 이후 환자에 대한 진료 및 처치 등이 이루어지기도 하고, 부서장에게 보고 후 환자안전사건 보고여부를 결정하고, 보고서를 작성하기 때문에 보고가 더 늦어지는 것으로 생각된다.
이 연구에서 낙상환자의 평균 연령은 74.08 (±8.99)세로, 상급종합병원 낙상환자의 평균 연령 61.97세[9]와 종합병원 낙상환자의 평균 연령 66.12세[10]와 차이가 있었다. 이는 본 의료기관을 이용하는 환자의 약 80%는 국가유공자로 국가보훈처에 등록된 국가유공자 중 60세 이상이 81.8%를 차지하고 남자가 80.2%라는 것과[11] 관련된 것으로 사료된다.
이 연구에서 낙상 장소가 병실 410건(59.1%)으로 가장 높았으며, 이는 선행연구와 유사한 결과이다[6,10,12]. 환자 침대의 높이를 낮추고, 주입 펌프 등으로 인한 전선 관리, 환자와 가까운 곳에 환자의 물품을 비치하는 등 병실에서의 낙상 예방활동을 강화할 필요가 있겠다. 병실 뿐 아니라 병원의 모든 장소에서 낙상이 발생할 수 있다는 사실을 염두해야 할 것이며[13], 병동 간호사나 특정 부서만의 문제가 아니라 병원 전체적인 문제임을 인식해야 한다. 화장실과 샤워실의 미끄럼 방지 타일, 안전바, 수액걸이 등이 설치되어 있는지 확인하고, 검사실 내 탈의실에 의자를 비치하거나 호출벨 설치 여부를 확인하고 적용해야 한다. 이동식 좌변기, 높낮이가 조절되는 스트레쳐카, 침대 혹은 의자 채 측정이 가능한 체중계 등 낙상을 예방하기 위한 새로운 장비 도입에 적극적인 지원이 필요하다. 또한 수액걸이, 휠체어 등 보조기구의 사용으로 이동의 어려움이나 엘리베이터, 화장실 이용 시 불편함은 없는지 시뮬레이션을 통해 시설환경을 개선하는 방안도 필요할 것으로 보인다.
이 연구에서 간호사의 밤번 근무시간(23:00-06:59)에 낙상이 빈번하게 발생한 것으로 나타났으며, 이는 Cho와 Lee (2017)의 연구[9]와 Choi 등의 연구[12]와도 일치한다. 밤번동안 잠에서 깬 환자들이 보호자를 깨우지 않고 혼자 이동하려다 낙상이 발생한 사례가 빈번하였으며, 이에 환자의 이동을 도울 수 있는 방법을 고려해 볼 필요가 있겠다. 낙상 고위험 환자의 병실을 간호사실과 가까운 곳에 배정하거나 야간의 경우 서브스테이션 운영을 통해[14] 환자의 이동을 돕고, 낙상 발생 즉시 즉각적인 조치를 취할 수 있을 것이다. 또한 수액, 이뇨제, 항고혈압제, 항정신성의 약품 등의 경우 야간빈뇨를 유발하게 되므로[15] 담당의사는 불필요한 수액 처방을 줄이고, 해당 의약품의 투약 시간을 앞당기며, 원내 방송이나 캠페인을 통해 수면 전 화장실을 가도록 하는 활동 등을 통해 낙상을 예방할 수 있다.
이 연구에서 낙상 환자의 87.6% (607명)가 명료한 의식상태였고, Kang과 Song의 연구[10]처럼 도움이 필요한 환자(315명, 45.5%)에서 낙상이 발생하였다. 이는 의식상태가 명료한 환자의 경우 병원에서의 활동량이 많아 낙상의 위험에 더 노출되고, 환자의 의식은 명료하나 활동에 도움이 필요한 상태임에도 환자가 본인의 능력을 과대평가하고 무리하게 행동하려다 낙상이 발생하는 것으로 보인다. 환자 스스로 낙상의 위험성이 높다고 생각하거나 낙상에 대한 지식이 많을수록 낙상 예방행위를 잘 실천한다[16].
그러나 의료진이 생각하는 환자의 낙상 위험성과 환자가 자각하는 낙상 위험성 정도에 차이가 있을 수 있으므로, 담당 의료진은 낙상의 위험성에 대한 환자의 자각 정도를 반드시 확인하고, 현재 상태에 대해 정확하게 설명해 줄 필요가 있다. Lee 등의 연구[17]에 따르면 환자들은 낙상에 대해 대수롭지 않게 여기며 심각하게 받아들이지 않고, 본인에게는 발생하지 않을 것이라 인식하고 있었다. 낙상 예방을 위해서는 환자와 보호자의 참여가 중요하며[18] 낙상에 대한 환자들의 인식 제고가 필요하다. 실제 사례를 바탕으로 한 낙상 시뮬레이션 및 낙상 후 상해 결과 등을 영상으로 제작하여 국가 차원의 홍보활동을 통해 환자 및 보호자가 낙상에 대한 경각심을 갖고 예방활동을 실천할 수 있도록 해야 한다.
낙상 후 진단적 검사를 포함하여 단순드레싱이나 봉합, 투약 등이 시행되었고, 중환자실 또는 응급실로 전동되거나 수술까지 시행하였다. 이로 인해 추가적 의료비용이 소요되어 환자 및 의료기관에 재정적 부담을 야기하였음을 알 수 있었다. 특히 고령 환자의 경우 낙상으로 인한 손상 정도가 더 심각하게 나타나며[19], 회복까지의 시간과 비용이 추가로 소요됨을 알 수 있다.
낙상의 개선전략으로는 낙상 안내문 제공을 통한 교육이 가장 많았고, 보호자 동행 및 상주 요청이 두 번째를 차지하였다. 의료기관에서는 환자와 보호자에게 낙상 예방교육을 시행하고 있으며 병원 전반에서 낙상 관련 포스터와 예방수칙 등을 확인할 수 있다. 현재 낙상 예방교육은 입원 시, 환자의 상태변화 시 다양한 정보와 함께 이루어지고 있으며 많은 내용을 서술적 형태인 안내문을 통해 일방적인 설명으로 제공하고 있다. 그러나 실제로 낙상과 관련한 교육을 받았다고 대답한 환자는 25.6%에 불과하여[20] 현재의 낙상 예방 교육 도구 및 방법을 변화시킬 필요가 있다. 따라서, 고령환자의 인지기능과 집중력 등을 고려하여 짧은 시간 내 시각적이고, 반복적이며, 개별화된 낙상 교육[21]이 추천된다. 또한 환자가 직접 참여하고 시연해볼 수 있는 교육을 통해 이해도를 높이는 방안도 모색되어야 하겠다.
이 연구에서 환자들은 보호자가 옆에 있었지만 낙상이 발생한 결과를 보였다. 이에 단순히 보호자나 간병인이 환자 곁에 상주하는 것만으로도 환자가 안전할 것이라는 생각보다는 보호자의 유무와 관계없이 직원들의 적극적인 주의와 관심이 필요하다. 보호자를 참여시켜 낙상 예방교육을 시행해야 하나 낙상 예방활동을 일임하고 책임을 전가해서는 안된다. 보호자나 간병인이 없는 상황에서도 어디서든 안전한 치료를 제공할 수 있어야 하며 이를 위해서는 인력에 대한 지원이 강화되어야 한다[22]. 미국의 경우 환자안전 향상을 위한 촉매제로서 Clinical Nurse Leader (CNL)를 도입하여 다학제적으로 협업하여 환자의 잠재적 위험성을 파악하고 의료서비스 향상을 가져오고 있다[23].
이 연구에서 낙상 발생은 주로 입원환자에게서 발생하였지만, 대부분 고령의 환자이므로 외래환자 낙상의 빈도가 낮더라도 위험성을 간과해서는 안된다. 이 연구에서 26건의 낙상이 외래에서 발생하였다. 고령의 환자를 고령의 보호자 함께 외래를 방문하거나 다기관 만성질환으로 여러 진료과를 보면서 의료기관에 머무는 시간이 증가하였다. 이로 인해 낙상의 위험도 높아졌다. 의료기관평가 인증 항목에서의 외래환자 낙상 위험 평가는 간단한 스크리닝 기준을 사용하여 낙상 위험 환자를 식별하고, 낙상 위험 환자에 대해 낙상 예방활동을 수행하게 되어있다[24]. 따라서 외래환자의 낙상 스크리닝 방법은 신뢰도와 타당도가 검증된 평가도구이기 보다는 의료진의 주관적인 평가에 의해 고위험 환자가 선별된다. 이에 따라 낙상 고위험 환자가 누락될 가능성이 높고 외래환자 수에 비해 턱없이 부족한 외래 의료진 수로 인하여 직원들이 환자들을 세세하게 평가하고 관리할 수 없는 상황이다. 검사실에서는 검사를 위해 신발을 벗거나 탈의해야 하는 경우가 많고 검사기구에 오르내리는 등 위험성이 높기 때문에 낙상에 대한 관리가 더욱 필요한 상황이다. 이에 외래 환경에서 다면적 낙상평가를 위해 낙상 예방 클리닉이나 낙상 예방팀을 구성하여 고위험군을 선별하는 것으로 제안한다. 또한, 낙상 위험 환자의 개별화된 평가 뿐만 아니라 보행보조기구를 사용하는 환자들을 위한 의료기관 내 인력 지원과 더불어 에스컬레이터 속도 조절, 위험성 있는 환자에 대한 엘리베이터 탑승 권고한다[25]. 이 연구기관에서도 검사실 내 검사기구 안전벨트 설치, 검사 테이블의 높낮이 조정, 탈의실 내 안전손잡이 부착, 미끄러지지 않는 의자 교체 등의 방안을 추진하고 있으나 경영진 협의 후에도 공공기관의 특성상 행정적 처리가 늦어 도입이 일부 지연되고 있다.
이 연구에서 낙상 결과 위해없음이 과반수였고, 손상은 통증, 열상, 찰과상 등 다양한 것으로 나타났다. 이는 보고자에 따라 손상에 대한 낙상의 위해정도를 다르게 판단하고 있음을 의미한다. 현재 보고자마다 낙상보고서의 항목별 작성 기준이 다르고 보고시점에 따라 환자의 상태나 치료의 범위가 달라지게 될 수도 있으므로 환자안전 전담 부서에서는 보고서 작성 방법에 대한 충분한 교육과 유사한 사례 제시를 통한 가이드 제공으로 보고의 정확도를 높이는 것이 중요하다[26]. 낙상사고 이후 일정기간 모니터링 하는 시스템을 마련하여 보고 이후 상황을 정확하게 파악하고 개선방안을 모색할 필요가 있다. 중대한 사건에 관한 피드백 뿐만 아니라 각각의 보고에 대하여 보고 이후의 결과를 제공함으로써 직원들이 수행하고 있는 보고와 개선의 노력이 실질적인 변화로 이어지고 있음을 알려주어야 한다.
Ⅴ. 결론
이 연구는 서울시 소재 일 종합병원의 사고보고시스템에 보고된 낙상 자료를 이용하여 낙상 현황과 낙상 발생 환자의 특성을 파악하고, 보고자가 제안한 낙상 예방 전략을 분석하였으며, 이를 토대로 고령환자의 낙상 예방활동을 위한 기초자료를 마련하고자 시행된 이차자료분석 연구이다.
2017년부터 2019년까지 3년간 보고된 693건의 낙상 분석을 토대로 낙상보고건수는 변화의 폭이 작았으며, 근접 오류 보고는 증가하고 위해사건 보고가 감소하였음을 확인하였다. 고령환자의 비율이 높은 기관의 특성으로 낙상환자 중 남성이 85.9%를 차지하고, 70세 이상 연령군이 80.3%인 것을 고려하여 초고령 노인을 위한 낙상예방 전략이 요구된다.
낙상 위험요인을 파악하기 위해 사고보고시스템 자료의 후향적 조사로는 한계가 있으며, 의무기록과 환자면담 및 현장방문을 병행한 전향적 조사가 필요할 것으로 보인다. 이러한 제한점에도 불구하고 환자안전사건보고를 이용한 낙상사고 분석을 통해 기관의 낙상 특성을 확인하였고, 종합병원 규모의 개선활동이 요구됨을 확인할 수 있었다.
이 연구 결과를 토대로 다음과 같이 제언하고자 한다.
첫째, 낙상 환자와 낙상 관련 요인 간의 인과관계를 파악하기 위한 추가적인 연구를 제언한다.
둘째, 의료기관의 낙상보고서 표준화를 위한 연구가 필요하다.
Notes
Funding
None
Conflict of Interest
None